ОПРЕДЕЛЕНИЕ И ЕТИОПАТОГЕНЕЗА Върх
Инфекцията с Clostridioides difficile (до 2016 г. Clostridium difficile) се проявява с диария с различна интензивност. Псевдомембранозният колит (една от най-сериозните прояви на инфекция с C. difficile) е остро диарийно заболяване, характеризиращо се с появата на жълтеникаво-сиви плаки (псевдомембрани) на повърхността на лигавицата на дебелото черво. Това е най-сериозната форма на диария, свързана с антибиотици → глава. 4.28.1.3.
1. Причинител: токсини А и В, произведени от грам-положителни бацили, анаероби C. difficile, които процъфтяват в дебелото черво след употребата на широкоспектърни антибиотици.
2. Резервоарни и трансмисионни пътища: земя и външна среда (особено в болници, домове за дългосрочно медицинско обслужване, детски ясли), както и носители (5% от възрастните, по-често възрастни хора; до 50% от новородените и кърмачетата) и болни; храносмилателно (фекално-орално) предаване.
3. Рискови фактори, като най-важни са текущата или скорошната антибиотична терапия (по-малко от два месеца). Висок риск: клиндамицин, флуорохинолони, цефалоспорини (особено II поколение и по-високи); умерен риск: пеницилини, макролиди, карбапанеми, ванкомицин, метронидазол; нисък риск: аминогликозиди, тетрациклини, сулфонамиди, рифампин, триметоприм). Други фактори са: прием в болница (рискът се увеличава с продължителността на приема) или престой в центрове за дългосрочно медицинско обслужване, възраст (рискът се увеличава с възрастта), тежки съпътстващи заболявания (особено многобройни, включително имуносупресирани състояния), използване на ИПП или Антагонисти на Н2 рецептора), хирургични интервенции в коремната кухина и поддържане на назогастралната сонда. Рискът от инфекция от C. difficile Тя е по-голяма по време на антибиотична терапия и постепенно намалява от 1-ви до 3-ия месец след приключването й (при повечето пациенти симптомите се появяват през 1-ва седмица на антибиотичната терапия).
Четири. Инкубационен период и заразност: инкубационният период обикновено е 2-3 дни, може да бъде и по-дълъг (> 7 дни). Пациентът е заразен през периода на заболяването като асимптоматичен носител на C. difficile .
КЛИНИЧНА КАРТИНА И ЕСТЕСТВЕНА ИСТОРИЯ Върх
Основен симптом: диария с различна интензивност, от малко разхлабени изпражнения до 30 воднисти изпражнения на ден, рядко с прясна кръв. В допълнение, коликиращи коремни болки в долните квадранти, треска, в по-тежки случаи дехидратация и шок. При много пациенти курсът е лек и диарията отшумява спонтанно в рамките на 5-10 дни след спиране на антибиотичната терапия. При тежки случаи смъртността е> 50%. При 20-25% от пациентите се наблюдават чести рецидиви (при 3-5% дори> 6).
Тежкият ход на инфекцията се диагностицира, когато броят на левкоцитите в периферната кръв е ≥15 000/µl или креатининовият клирънс> 1,5 mg/dl (132,6 µmol/l).
В случай на хипотония или шок, чревна непроходимост или токсичен мегаколон, той се класифицира като фулминантно протичане.
1. Идентифициране на етиологичния фактор
1) имуноензимни методи (много висока чувствителност): глутамат дехидрогеназа (GDH) във фекалиите (забележка: GDH се произвежда както от продуциращи токсини, така и от нетоксин продуциращи щамове), токсини A/B във фекалиите
2) молекулярно тестване: амплификация на нуклеинова киселина (напр. PCR) на избраната област от токсини A/B гени (NAAT)
3) култура за откриване на производството на токсини от изолирания щам на C. difficile .
две. Други лабораторни тестове: левкоцитоза, електролитни нарушения, типични за диария и в тежки случаи хипоалбуминемия.
3. Ендоскопия на дебелото черво: Не се използва за откриване на инфекция с C. difficile и не се извършва рутинно при пациенти със съмнение за инфекция. Типично ендоскопско изображение на псевдомембранозен колит: характерни сиво-жълти, жълтеникаво-златисти или медени цветни плаки, с диаметър от няколко милиметра до 1-2 cm. Те покриват лигавицата на ректума, дисталния сигмоид и в
30% от случаите само дясното дебело черво. Те могат да останат невидими при имуносупресирани пациенти или такива с възпалителни заболявания на червата. По време на ендоскопия трябва да се вземат проби за хистологично изследване.
4. Обикновена рентгенова снимка на корема: позволява да се диагностицира токсичен мегаколон.
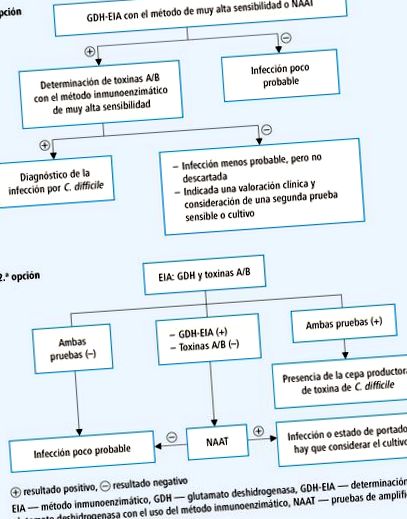
Диагнозата на C. difficile инфекция се поставя след откриване на наличието на токсин-продуциращ щам в диарийния стол на пациент с типични симптоми → Фиг. 28-2. Насоките IDSA (2017) позволяват NAT като единствен тест за диагностициране на инфекция с C. difficile.
Диагнозата на псевдомембранозния колит се поставя въз основа на ендоскопската картина и потвърждението на инфекция с C. difficile. .
Диария с различна етиология (→ глава 1.9, глава 4.28.1) въз основа на анамнеза и микробиологични изследвания. Язвен колит, диференциран от непрекъснатото присъствие на прясна кръв в изпражненията и микроскопично изображение на отделните лезии на лигавицата.
Нефармакологично лечение
1. По-лека форма: спрете антибактериалното лекарство, за което се предполага, че е утаило инфекцията. Когато лечението на първичната инфекция е от съществено значение, сменете лекарството с друго ефективно, но с по-малък риск от причиняване на инфекция от C. difficile: аминогликозид, доксициклин.
2. По-сериозна форма: приемът в болница е необходим за заместване на течности и електролити и корекция на хипоалбуминемия, както и за контрол на усложненията.
1. Първи епизод: когато симптомите не спират при спиране на антибиотика, в случай на потвърдена инфекция от C. difficile и в очакване на резултатите от микробиологичните проучвания при пациенти с голяма вероятност от инфекция
1) форма, която не отговаря на критериите за тежка или фулминантна инфекция → метронидазол PO 500 mg 3 × d за 10 дни, или ванкомицин PO 125 mg 4 × d за 10 дни или фидаксомицин PO 200 mg 2 × d за 10 дни
2) тежка форма → ванкомицин PO 125 mg 4 × d в продължение на 10 дни или фидаксомицин PO 200 mg 2 × d в продължение на 10 дни
3) фулминантна форма → ванкомицин 500 mg 4 × d PO (или чрез назогастрална сонда) с iv метронидазол. 500 mg 3 × d; в случай на чревна обструкция може да се обмисли допълнително приложение на ванкомицин под формата на клизма в доза 500 mg в 100 ml 0,9% NaCl 4 × d (заедно с перорално приложение). Не използвайте лекарства, които намаляват перисталтиката (лоперамид, опиоиди).
1) първи рецидив → ванкомицин PO 125 mg 4 × d за 10 дни, ако първият епизод е бил лекуван с метронидазол, или продължително приложение на ванкомицин, с постепенно намаляване на дозата (напр. 125 mg 4 × d за 10 дни -14 дни, 2 × d в продължение на 7 дни, 1 × d в продължение на 7 дни, след това на всеки 2 или 3 дни в продължение на 2-8 седмици), ако първият епизод е бил лекуван с ванкомицин или фидаксомицин; или фидаксомицин PO 200 mg 2 × d в продължение на 10 дни, ако първият епизод е бил лекуван с ванкомицин
2) 2-ри и последващи рецидиви → продължително приложение на ванкомицин, с постепенно намаляване на дозата (както по-горе), или ванкомицин PO 125 mg 4 × d за 10 дни, след това рифаксимин PO 400 mg 3 × d в продължение на 20 дни, или fidaxomicin PO 200 mg 2 × d за 10 дни или трансплантация на чревна флора.
Състои се от субтотална колектомия. Показан е спешно при всеки случай на усложнение, причиняващо остър корем (→ по-късно) или шок, устойчив на лечение. Препоръчва се също при тежки форми на заболяването, ако консервативното лечение не успее в продължение на 12-24 часа при пациенти> 65-годишна възраст или със съществуващ улцерозен колит или болест на Crohn.
Наблюдението и проследяването трябва да се основават на клинични прояви (положителността на микробиологичните тестове може да се поддържа до
6 седмици след завършване на антибиотичната терапия). Подобрението на клиничното състояние трябва да е очевидно през първите 3 дни и да включва: намаляване на броя на изпражненията, облекчаване на коремна болка, спиране на треската, намаляване на левкоцитозата. Ако състоянието на пациента се влоши или не се промени след 5-6 дни лечение, това трябва да се промени.
По време и след лечение за инфекция от C. difficile избягвайте (доколкото е възможно) прилагането на други антибиотици (по причини, различни от инфекция от C. difficile), поради риска от намален отговор на лечението и увеличената вероятност за рецидив. Повторната поява на симптомите 3-21 дни след края на лечението предполага рецидив на заболяването.
1) Фулминантен колит и токсичен мегаколон → Глава. 4.19.
2) Паралитичен илеус.
3) Перфорация на дебелото черво и перитонит.
4) Оток вторичен спрямо хипоалбуминемия, причинен от загуба на чревни протеини
Профилактика на диария, свързана с употребата на антибиотици → глава. 4.28.1.3. В болници, центрове за хронични грижи и дневни центрове:
1) строга хигиена на ръцете (измиване със сапунена вода; алкохолните разтвори са по-малко ефективни)
2) използване на ръкавици при грижа за пациентите
3) дезинфекция на помещения с активни продукти срещу спори
4) изолиране на пациенти, заразени с C. difficile
5) Правилно използване на памперси, особено от пациенти с и носители на C. difficile
6) избягвайте измерването на ректалната температура.
Фиг. 28-2. Диагностичен алгоритъм за инфекция с C. difficile
- Средиземноморската диета SARS 2 Инфекция и неврологични заболявания - СЕДМИЧНИ
- Влияние на инфекцията с Trypanosoma cruzi и храненето върху рецепторната експресия
- Изкуственият интелект може да помогне за ранното разпознаване на някои сърдечни заболявания
- Изучаване на чревната микробиота, ключово за диагностицирането и лечението на заболявания
- Значение на сгъстителя при пациенти с неврологични заболявания